高齢者の口腔機能低下と低栄養

藤田医科大学医学部
歯科・口腔外科学講座
主任教授 松尾 浩一郎 先生
はじめに
口は、栄養摂取の入口であるとともに感染経路の入口ともなる器官です。高齢入院患者では、経口摂取が進まないことや唾液分泌量の減少により口腔汚染が進みやすいことから低栄養や易感染のリスクが高まりやすくなります。また、全身状態の悪化などにより口腔機能の低下と口腔衛生状態の悪化が進行しやすくなります。2016年、日本老年歯科医学会より「口腔機能低下症*」が提唱されました。入院中においても患者の口腔機能低下の状態を定量的に評価することで、適切な口腔機能/衛生管理が可能となり、早期の回復・退院を期待することができます。ここでは、口腔機能と栄養の関係および歯科的対応の必要性についてお話しします。
*口腔機能低下症とは?
加齢だけでなく、疾患や障害など様々な要因によって、口腔の機能が複合的に低下している疾患です。口腔機能低下症について詳しくは日本老年歯科医学会のホームページ(http://www.gerodontology.jp/)をご参照ください。
概要
口腔は、咀嚼嚥下機能だけでなく、発声・構音・呼吸など様々な機能にも関わっています。これらの機能は、口腔・咽頭の幾つかの器官が複合的に関わることで成立しており、それぞれの機能も相互に緊密な関係を有しています。
高齢者では、全身状態の低下とともに口腔の機能も低下しやすくなります。全身の筋力低下とともに、顎口腔領域の筋力低下が進行し、さらに、様々な基礎疾患やそれに対する治療や生活習慣から唾液分泌の低下も起こってきます1)。高齢者が内服する多くの薬剤は、唾液分泌抑制や嚥下機能低下等の副作用を有しているため、多剤服用は咀嚼嚥下機能に悪影響を及ぼしています。また、歯の喪失により、咬合力や咀嚼能力は低下します2-4)。
高齢入院患者では、これらの口腔機能がさらに容易に低下しやすい状況にあります。入院中の高齢者は、低栄養状態にも陥りやすいと言われています5)。臥床や栄養不良によって起こる全身の筋力低下は、咀嚼・嚥下に関わる顎口腔領域の筋肉にも影響を及ぼします。また、代謝不全・脱水・禁食などは容易に口腔乾燥を助長し、口腔の衛生状態を悪化させます。幾つかの研究によって、急性期病院入院患者では口腔衛生状態が低下していることがわかりました。入院期間が延長することで口腔衛生状態の悪化が進行していくとの報告もされています6,7)。摂食機能の低下と口腔衛生状態の悪化は低栄養と関連しており、肺炎などの合併症のリスクを高め、死亡率を高めてしまいます8-10)。
高齢入院患者では口腔機能/口腔衛生の問題が出現しやすいこと、また、低栄養が助長されやすいことなどから入院中も口腔機能の維持と適切な栄養管理が重要であると考えられます。入院中に口腔機能の状態を把握し、適切な介入を行うことで口腔機能低下とそれに続く栄養障害を予防することが期待され、最終的には、早期の回復・退院を期待することができます。
過去の報告で、入院患者の口腔衛生状態に関する内容は幾つかありますが、口腔機能に関する報告はほとんどありません。そこで、私たちは日本老年歯科医学会が提唱した「口腔機能低下症」の基準に準じて、急性期病院に入院している高齢患者の口腔機能低下の状態について調査しました11,12)。
急性期病院入院患者における口腔機能低下と低栄養の状況 11,12)
2015年10月から2016年2月までに藤田保健衛生大学病院(現 藤田医科大学病院)に入院し、歯科外来に診察依頼があった患者294名を対象としました。対象者の口腔機能と口腔衛生は、口腔細菌数・口腔乾燥・残存歯数・舌圧・舌口唇運動機能等を測定しました(表1)。測定は、日本老年歯科医学会で定めた口腔機能精密検査方法http://www.gerodontology.jp/committee/file/oralfunctiondeterioration_document.pdfを参考に行いました。また、Mini Nutritional Assessment-Short Form (MNA-SF)等にて栄養評価を行いました。
まず、対象者を若年群(65歳未満、young群)、前期高齢群(65歳から74歳まで、y-old群)、後期高齢群(75歳以上、o-old群)の3群に分けました。測定した口腔機能は、口腔機能低下症の診断基準に従って、口腔機能低下の有無に分類しました(表1)。栄養状態は、MNA-SFのスコアにより、12以上を正常群(normal)、8から11までをリスク群(at risk)、7以下を低栄養群(Malnutrition)としました。
舌圧・咬合力および舌口唇運動機能は、後期高齢者で低下し、低栄養の患者ほど有意に低下していました。また、低栄養の患者で有意な口腔乾燥を示していました(図1)。口腔機能低下症の診断基準値を本結果のデータに適用させた結果を図2に示します。口腔機能低下症の診断基準のうち、本研究で調査した5項目(口腔細菌数・口腔乾燥・残存歯数・舌圧・舌口唇運動機能)について、診断基準値に達しているかで0/1点を配点し、5項目の合計点数を0点から5点で評価しました。そして、口腔機能低下に当てはまる点数の合計ごとに平均MNA値を算出しました。すると、口腔機能低下症に該当0の患者では平均(±SD)MNA値は、12.5±2.1の範囲にありましたが、該当1-3項目で、MNAは9.8-9.1の範囲となり、該当4項目になるとMNAは7.9±3.2と低栄養状態まで低下していました(図2)。つまり、口腔機能低下が多く見られる患者ほど低栄養状態になっていたことがわかります。
この研究では、急性期病院に入院中の患者を対象として、口腔機能低下と低栄養との関連性について横断的に検討しました。その結果、(1)高齢者では、若年者と比較して、口腔機能が有意に低下していることが明らかになりました。また、(2)低栄養状態にある場合にも口腔機能が低下していることがわかりました。低栄養と年代の間には相互作用を認めなかったことから加齢と栄養の両者は独立して口腔機能の低下に影響を及ぼしていることが示唆されました。
最後に
高齢入院患者の口腔機能を定量的に評価したことで、口腔機能が明らかに低下していることが示されました。本結果から、入院患者の口腔機能/口腔衛生管理の重要性が示唆されました。高齢者では、急性期病院の退院後に自宅に戻る場合もありますが、回復期や維持期の病院を経て施設や在宅へと戻ることも多くあります。入院中は、栄養不良や長期臥床などにより筋力低下が起こりやすく、禁食期間の延長などにより口腔機能関連の筋力も低下しやすいです13-15)。急性期病院に入院した直後から口腔機能と口腔衛生状態をともに評価し、問題がある場合には早期から対応していくことでその後の口腔機能・衛生状態の悪化を予防することができ、その後の経口摂取の向上や感染リスクの低下などに影響していくのではないかと思われます。一方、入院高齢者の口腔機能は入院した途端に低下するわけではないため、入院する前の段階から適切な口腔機能が維持されていれば入院中に起こる低栄養を予防できる可能性があります。
入院患者への口腔ケアの重要性の認識は広まってきています。一方、口腔機能への対応については、医科でも歯科でも認識がまだまだ不十分であると言えます。今後、オーラルフレイル、口腔機能低下症の概念が広がることで口腔機能の低下の早期発見とともに栄養指導なども含めた早期対応につながることを期待しています。

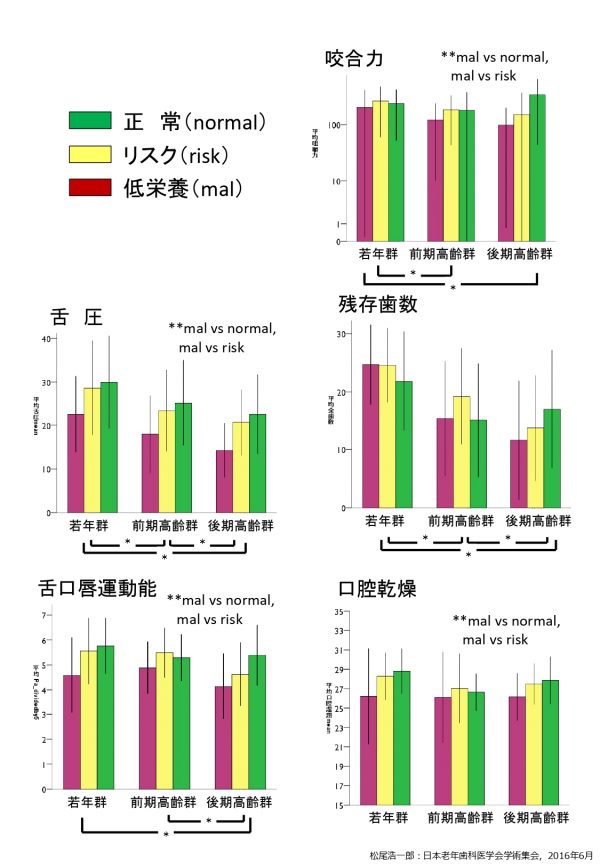 図1.栄養状態と口腔機能との関係
図1.栄養状態と口腔機能との関係
*:P<0.05 二元配置分散分析
**:mal vs normal、mal vs riskで有意差が認められた。
歯数以外の項目では,低栄養群で有意な値の低下を認めた。また,舌圧,残存歯数,舌口唇運動能は,加齢の影響も強く受けていた。
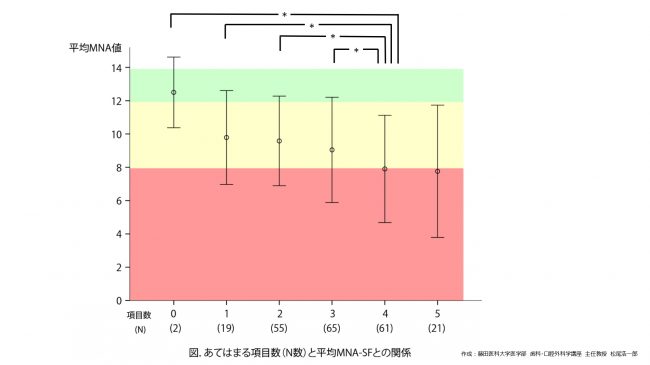 図2.口腔機能低下の診断基準に該当する項目数(N数)と平均MNA-SFとの関係
図2.口腔機能低下の診断基準に該当する項目数(N数)と平均MNA-SFとの関係
*:P<0.05 二元配置分散分析
該当項目が4項目以上になると有意にMNAスコアが低下し,低栄養状態(赤色)に入ってくる。
参考文献
- JA Ship, Pillemer SR, Baum BJ.Xerostomia and the geriatric patient. J Am Geriatr Soc 50: 535-43, 2002.
- P Bourdiol, Mioche L.Correlations between functional and occlusal tooth-surface areas and food texture during natural chewing sequences in humans. Arch Oral Biol 45: 691-9, 2000.
- FA Fontijn-Tekamp, van der Bilt A, Abbink JH, Bosman F.Swallowing threshold and masticatory performance in dentate adults. Physiol Behav 83: 431-6, 2004.
- A van der Bilt, Olthoff LW, Bosman F, Oosterhaven SP.The effect of missing postcanine teeth on chewing performance in man. Arch Oral Biol 38: 423-9, 1993.
- MJ Kaiser, Bauer JM, Ramsch C, Uter W, Guigoz Y, Cederholm T, Thomas DR, Anthony PS, Charlton KE, Maggio M, Tsai AC, Vellas B, Sieber CC, Mini Nutritional Assessment International G.Frequency of malnutrition in older adults: a multinational perspective using the mini nutritional assessment. J Am Geriatr Soc 58: 1734-8, 2010.
- LL Sousa, e Silva Filho WL, Mendes RF, Moita Neto JM, Prado Junior RR.Oral health of patients under short hospitalization period: observational study. J Clin Periodontol 41: 558-63, 2014.
- A Carrilho Neto, De Paula Ramos S, Sant’ana AC, Passanezi E.Oral health status among hospitalized patients. Int J Dent Hyg 9: 21-9, 2011.
- P Poisson, Laffond T, Campos S, Dupuis V, Bourdel-Marchasson I.Relationships between oral health, dysphagia and undernutrition in hospitalised elderly patients. Gerodontology, 2014.
- V Dormenval, Budtz-Jorgensen E, Mojon P, Bruyere A, Rapin CH.Associations between malnutrition, poor general health and oral dryness in hospitalized elderly patients. Age Ageing 27: 123-8, 1998.
- DH Sullivan, Sun S, Walls RC.Protein-energy undernutrition among elderly hospitalized patients: a prospective study. JAMA 281: 2013-9, 1999.
- 松尾浩一郎, 谷口裕重, 中川量晴, 金澤学, 古屋純一, 津賀一弘, 池邉一典, 上田貴之, 田村文誉, 永尾寛, 山本健, 櫻井薫, 水口俊介, 日本老年歯科医学会学術委員会.急性期病院入院高齢者における口腔機能低下と低栄養との関連性. 老年歯科医学 31: 123-133, 2016.
- 松尾浩一郎:日本老年歯科医学会学術集会,2016年6月
- F Tamura, Kikutani T, Tohara T, Yoshida M, Yaegaki K.Tongue thickness relates to nutritional status in the elderly. Dysphagia 27:556-61, 2012.
- B Buehring, Hind J, Fidler E, Krueger D, Binkley N, Robbins J.Tongue strength is associated with jumping mechanography performance and handgrip strength but not with classic functional tests in older adults. J Am Geriatr Soc 61:418-22, 2013.
- K Maeda, Akagi J.Decreased tongue pressure is associated with sarcopenia and sarcopenic dysphagia in the elderly. Dysphagia 30:80-7, 2015.
